التشخيص النهائي والسيطرة على فرط التعرق الإبطي (التعرق الزائد في منطقة الإبط)
التشخيص المؤكد والسيطرة على التعرق الزائد تحت الإبط
بطريقة الكشط والشفط
الملخص
الخلفية: التعرق الإبطي المفرط هو إعاقة حميدة ولكنها كبيرة لا تؤثر على التفاعلات الاجتماعية فحسب، بل تؤثر أيضًا على الأنشطة المهنية.
الأهداف: يقدم الباحث ومؤلف المقال التالي وصفاً تفصيلياً للطريقة الجراحية لحلاقة الغدد العرقية في منطقة الإبط، وهي طريقة ذات نتائج مجربة. ويصف أيضًا استخدام مقياس التبخر (VapoMeter من تصنيع شركة Delfin Technologies، ستامفورد، كونيتيكت)، والذي يقيس بسهولة ودقة كمية العرق بالجرام/م2/ساعة (جرام/متر مربع/ساعة).الطرق المستخدمة: على الرغم من أن إجمالي 45 مريضًا خضعوا لهذه الجراحة منذ عام 2005، إلا أن هذا التقرير يشمل فقط المرضى الثمانية الأخيرين (16 حالة لجراحة الإبط) الذين تتوفر تفسيرات مقياس التبخر قبل وبعد العملية الجراحية.
النتائج: كان متوسط تفسير التبخر قبل العملية 473 جم/م2/ساعة (النطاق 998-98)، والذي تحسن إلى متوسط 58 جم/م2/ساعة (النطاق 227-21) بعد العملية. وعلى سبيل المقارنة، بلغ معدل التحكم في منطقة الإبط بأكملها متوسطًا قدره 23.7 جم/م2/ساعة (النطاق 18-31).
الاستنتاج: من خلال الجمع بين التقنية الجراحية الفعالة لحلاقة الإبط، يوفر جهاز التبخير قياسات موضوعية وحقيقية لتشخيص دقيق ونتائج مؤكدة للحلاقة. وبمساعدة هذا البروتوكول، يمكن لمرضى فرط التعرق الذين يحتاجون إلى تدخل جراحي التأكد من أن هذه العملية فعالة بالفعل في تحسين حالتهم.
الكلمات الرئيسية:
فرط التعرق، جراحة حلاقة الإبط، الغدد العرقية، العرق، التعرق، التبخر
يتم تعريف فرط التعرق على أنه التعرق الزائد بما يتجاوز الاستجابة الفسيولوجية الطبيعية للحرارة أو المحفزات العاطفية. عادة، عندما يكون الجسم محموما، يتم تحفيز الغدد العرقية وتنتج الرطوبة مع تأثير التبريد بسبب التبخر. عندما يتم إنتاج كمية من العرق أكثر من الاحتياجات الفسيولوجية للشخص، قد تحدث اضطرابات اجتماعية أو نفسية أو مهنية حادة. يتم تعريف القيم الطبيعية بأنها أقل من 1 مل / م 2 / دقيقة. في المرضى الذين يعانون من التعرق الغزير الحاد، يمكن أن يتجاوز إنتاج العرق 40 مل / م 2 / دقيقة. ومن الناحية النوعية، يمكن القول أن أي نوع من التعرق يؤثر سلباً على حياة الإنسان اليومية ويضر بتفاعلاته الطبيعية مع العالم من حوله يعتبر مفرطاً.
توجد أعلى كثافة للغدد المفرزة (إنتاج العرق) في راحتي اليدين والإبطين وأخمص القدمين. فقط حوالي 5% من هذه الغدد تنشط بشكل طبيعي في نفس الوقت، ولكن هناك احتمال كبير لإنتاج العرق الزائد في أي من هذه المناطق. عدد الغدد المفرزة في المناطق الإبطية والبولية التناسلية أقل. يتم تنشيطها خلال فترة البلوغ. هذه الغدد مخفية وتفرز في بصيلات الشعر وتنتج سائلا لزجا معطرا. في حالة الإفراز الزائد يسبب رائحة قوية وكريهة (داء التعرق أو مرض رائحة الإبط الشديدة/بروميدروزيس). يتم الإبلاغ عن هذه الحالة بشكل شائع في الشرق الأقصى، حيث تسبب إعاقة اجتماعية بقدر ما تسبب فرط التعرق. يرتبط ثلث التقارير الحديثة بالغدد المفرزة، والتي تظهر فقط عند البالغين وتشترك في السمات المورفولوجية (الهيكلية) والوظيفية مع كل من الغدد المفرزة والغدد المفرزة. تشبه هذه الغدد في نسيجها الغدد المفرزة، إلا أنها تفرز وتخرج إلى السطح الإبطي.
لمشاهدة مقطع الفيديو الخاص بالعملية الجراحية، امسح هذا الرمز ضوئيًا باستخدام هاتفك الذكي باستخدام تطبيق ماسح الباركود.

الجدول 1
الأمراض والحالات الشائعة المرتبطة بالتعرق الزائد
<الجدول> <الجسم> <تر>الجدول 2. تصنيف الأدوية المعروفة التي يمكن أن تسبب التعرق الزائد <الجدول> <الجسم> <تر>
لا توجد هذه الغدد الفريدة في الطبقة بين الأدمة، بل في الأنسجة تحت الجلد للمنطقة الإبطية، وهذه الحقيقة لها أهمية خاصة عند النظر في تفسير وسبب فعالية الحلاقة الإبطية في علاج فرط التعرق الإبطي.
يمكن تقسيم أسباب التعرق الزائد بشكل عام إلى فئتين عريضتين: الأولية (التي لا يوجد سبب محدد لها) والثانوية (والتي يمكن أن تنتج عن مجموعة من الأسباب المدرجة في الجدولين 1 و2). يركز هذا التقرير على فرط التعرق الأولي، وهو مرض ليس له سبب معروف. يعتبر هذا النوع من فرط التعرق مرضًا مجهول السبب أو غير معروف ويرتبط بالإفراط في إنتاج العرق عن طريق الغدد المفرزة (التعرق) أو إنتاج رائحة الجسم غير الطبيعية عن طريق الغدد المفرزة (البروميد أو رائحة الجسم القوية).
على الرغم من أن فرط التعرق كان يعتبر حالة حميدة وغير مهمة لسنوات عديدة، إلا أنه يُعرف الآن كعامل موهن للغاية لأنه يمكن أن يضر بالتفاعلات والأنشطة الاجتماعية والمهنية للشخص المصاب. وبالإضافة إلى وظيفتها غير الطبيعية، فهي أكثر شيوعًا من ذي قبل. وفقا لدراسة أمريكية حديثة، يعاني 2.8٪ من السكان (8 ملايين شخص) من فرط التعرق النظامي (التعرق المفرط في الوجه، الإبطين، النخيل، أو القدمين)؛ تشمل هذه الحالة 1.4% من السكان الذين يعانون من أعراض شديدة لتعرق الإبط. أظهرت دراسة أجريت على ثلث الأشخاص المصابين بفرط التعرق الإبطي أن التعرق لا يطاق أو يكاد لا يطاق لدرجة أن أنشطتهم اليومية تتعطل غالبًا أو دائمًا بسبب تقليل الوقت الذي يقضونه في الترفيه أو العمل. يمر المرضى بعملية طويلة الأمد لتعديل حياتهم للتغلب على مظهر أو رائحة عرق الإبط من أجل إخفاء حالتهم.يؤدي فرط التعرق أو التعرق الزائد في ظروف العمل إلى حدوث اضطرابات ومشاكل محتملة في الإمساك بالأدوات أو الورق وإمساكها وإمساكها؛ كما يجب على الإنسان أن يغير ملابسه عدة مرات.
تؤثر هذه الأمور بدورها بقوة على الاختيارات المهنية؛ وفي الوظائف المتعلقة بالتعليم والمبيعات والتسويق، فإنه ينشئ قيودًا أو يزيلها تمامًا.
الوظائف التي تشمل الورق والمعادن والمعدات الكهربائية أو الإلكترونية لا يمكن الوصول إليها مثل الوظائف المذكورة. هذه الحالة في حد ذاتها لا تشكل عائقًا، فالمرضى في الغالب يعانون من الضيق العاطفي واليأس من التعامل مع عدم القدرة على التحكم في الحياة الطبيعية.باختصار، يمكن أن تتأثر نوعية الحياة (QOL) في جميع المجالات بشكل كبير بهذه الظروف.
يتم تأكيد أهمية هذه المشكلة من خلال مقاييس جودة الحياة التي تبين أن فرط التعرق يشبه أمراض الكلى المتقدمة، والتهاب المفاصل الروماتويدي (روماتيزم المفاصل)، والتصلب المتعدد، والصدفية الشديدة. تظهر البيانات الحديثة أن تاريخ العائلة يمكن أن يكون له تأثير على هذه المشكلة، وقد أبلغ ما يقرب من نصف المرضى الذين يعانون من هذه المشكلة عن تاريخ عائلي إيجابي. ويرتبط هذا المرض بالكروموسومات. وهو أكثر شيوعاً قليلاً عند النساء منه عند الرجال، وغالباً ما يحدث قبل سن 25 عاماً، على الرغم من أنه يقال أن الحالة تتطور عند الولادة. ولا يوجد أي انتماء أو انتماء عرقي أو اجتماعي أو أهمية في خلق هذه الظروف.
فحص وتشخيص المريض
قد لا ينجح المريض والطبيب في تشخيص فرط التعرق الأولي على أنه مرض شائع وقابل للعلاج. كجزء من رسم تاريخ المريض، يجب تحديد الموقع (المواقع) التشريحية، والتكرار، والمدة، والتغيرات السابقة في نمط الحياة، والتاريخ العائلي، والأمراض المصاحبة، واستخدام الأدوية المعروفة بأنها تحفز التعرق.
ومع ذلك، لاحظ أنه عادة ما تكون هناك رطوبة أقل عند الفحص البدني مقارنة بالمنطقة المصابة. يُعرّف فرط التعرق الأولي بأنه التعرق البؤري أو الموضعي والمرئي والمفرط لمدة ستة أشهر على الأقل دون سبب واضح، ويشتمل على اثنتين على الأقل من السمات التالية:
- مناطق ذات وجهين ومتماثلة نسبيًا
- اضطراب في الأنشطة اليومية
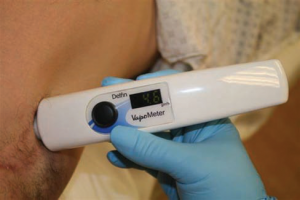
الشكل 1. مقياس التبخر المحمول باليد (Delfin Technologies Stamford, Connecticut).
تكرار التعرق الزائد مرة واحدة على الأقل في الأسبوع
- عمر ظهور المرض أقل من 25 عامًا (غالبًا في سنوات المراهقة)
- تاريخ عائلي إيجابي
- إيقاف التعرق البؤري أثناء النوم
حتى وقت قريب، كانت هناك ثلاث طرق فقط لتشخيص فرط التعرق البؤري الأولي:
(1) اختبار الوزن (يعني حرفيًا قياس الرطوبة على ورق الترشيح، وهو أمر ممل وغير عملي في الحالات السريرية)؛ (2) اختبار النشا واليود، والذي يتضمن وضع النشا واليود في المنطقة المستهدفة (إذا ظهر اللون الأسود الأرجواني خلال 5 دقائق، يعتبر الاختبار إيجابيًا، ولكن النتائج ليست بالضرورة قابلة للتكرار ويفتقر الاختبار إلى الموضوعية)؛ أو (3) اختبار النينهيدرين، استنادًا إلى مبدأ أن النينهيدرين يتفاعل مع الأحماض الأمينية الموجودة في العرق، ومن خلال خلق هذا التأثير، يمكن القياس من خلال التحليل الرقمي للصورة أو التأثير الناتج على الورق.
هناك طريقة أخرى لتقييم أهمية فرط التعرق لدى المريض وهي مؤشر شدة مرض فرط التعرق.
تم تصميم استبيان فرط التعرق هذا لتقييم كيفية تحديد المرضى لتأثير العرق على أنشطتهم اليومية. يتم عرض الإجابات على مقياس رباعي الأبعاد: (1) = غير مهم على الإطلاق، ولا يتداخل على الإطلاق؛ (2) = مقبول، يتدخل أحيانًا (3) = لا يُحتمل إلا بالكاد، يتدخل غالبًا و (4) = لا يُحتمل، يتدخل دائمًا.
تشير الدرجة العالية إلى وجود تأثير شديد على جودة الحياة. يجب تطبيق هذا المقياس قبل البدء في أي علاج ويستخدم كوسيلة لتحديد التأثير المحتمل للعلاج. إذا شعر المريض أن العلاج قد تحسن بمستوى واحد (أي من "4" إلى "3")، فسنرى انخفاضًا في التعرق بنسبة 50%، بينما يرتبط التحسن في المستويين بانخفاض التعرق بنسبة 80%.
خلال السنوات القليلة الماضية، تم الإبلاغ عن طريقة أخرى لقياس TEWL أو كمية الماء التي تتبخر من سطح الجلد على مدى فترة من الزمن (جم/م2/ساعة).
يوفر جهاز VapoMeter (Stamford، Connecticut VapoMeter، Delfin Technologies،) طريقة عملية ويمكن التحقق منها للتقييم السريع لـ TEWL، في الواقع خلال 10 ثوانٍ (الشكل 1).
على الرغم من أن هذه الأداة قد تم استخدامها في صناعة مستحضرات التجميل ومضادات التعرق لسنوات عديدة، إلا أنها لم تستخدم إلا مؤخرًا لتقييم التعرق الزائد في منطقة راحة اليد.
لم تكن هناك تقارير سابقة عن استخدامه لعلاج فرط التعرق الإبطي، ولكنه أثبت بشكل موضوعي أن TEWL قبل وبعد استئصال الودي الصدري بالمنظار الثنائي.
التحكم غير الجراحي في التعرق الشديد تحت الإبط
تم اقتراح العديد من العلاجات للسيطرة على التعرق الزائد، مما يشير إلى أنه لا توجد طريقة محددة تناسب جميع المرضى. نظرًا لتوفرها وسلامتها وأسعارها المعقولة وفعاليتها، تشتمل علاجات الخط الأول غير الجراحية على المراهم أو مضادات التعرق التي لا تستلزم وصفة طبية، تليها مضادات التعرق الموضعية والأدوية الطبية عن طريق الفم.
يجب اتخاذ جميع هذه الاحتياطات قبل التعرض لعلاجات أكثر تدخلاً.
أكثر مضادات التعرق الموضعية الموصوفة شيوعًا هي Drysol (Person & Covey, Glendale, California)، وهي تركيبة خاصة من سداسي هيدرات كلوريد الألومنيوم، ولكن هذا العلاج له عيوب مثل تأثيره قصير المدى نسبيًا (3 إلى 5 أيام)، بالإضافة إلى تهيج الجلد الموضعي.
تم طرح مضاد تعرق موضعي آخر بتركيز أقل من كلوريد الألومنيوم مع 2% من حمض الساليسيليك يسمى Hydrosal (Valeo Pharma, Corp, Kirkland, Quebec) في السوق مؤخرًا ويبدو أنه فعال مثل Drysol، ولكن مع حرقان وحساسية أقل للجلد الإبطي. هذا المنتج متوفر فقط على الإنترنت، ولا يتطلب وصفة طبية.
يمكن أن تكون مضادات الكولين عن طريق الفم (أي الجليكوبيرولات) فعالة، ولكن من المحتمل أن تكون لها آثار جانبية مزعجة وخطيرة، بما في ذلك جفاف الفم، وعدم وضوح الرؤية، وانخفاض ضغط الدم، وعدم انتظام دقات القلب (خفقان القلب). كما أن استخدامها له آثار جانبية مثل الجلوكوما مغلقة الزاوية، وارتجاع المعدة، وقصور القلب.
هناك علاج آخر غير جراحي وهو الرحلان الأيوني، حيث يتم المرور المباشر للتيار الجلفاني من خلال الجلد المغمور في الماء. وإن كان في المناطق البؤرية مثل اليدين أو القدمين إلا أنه غير مرضي منطقياً في حالة التعرق الشديد في منطقة الإبط.
أخيرًا، يمنع حقن توكسين البوتولينوم من النوع A إطلاق الأسيتيل كولين عند تقاطع النهايات العصبية العضلية الودية والأعصاب الكولينية التي تحفز الغدد العرقية المفرزة، وبالتالي تقليل إنتاج العرق. على الرغم من أن نوع البوتولينوم A فعال بشكل متوقع، إلا أنه يستمر لمدة أربعة إلى ستة أشهر فقط. ومع ذلك، سيكون هذا العلاج اختياريًا للمناطق أو الحالات التي لا يمكن علاجها بالجراحة (مثل الرأس والوجه، أو متلازمة فراي أو التعرق بعد الأكل، وما إلى ذلك، اللفافة الأخمصية) أو لأولئك غير القادرين أو غير الراغبين في الخضوع لعملية جراحية غازية.
العلاج الجراحي للتعرق الإبطي الشديد
عندما لا تكون الطرق غير الجراحية فعالة في منطقة الإبط، يجب التفكير في التدخل الجراحي.
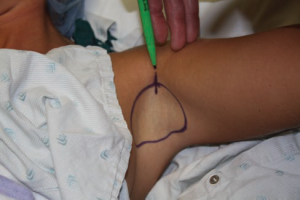
الشكل 2. يتم حلق الشعر الإبطي وتحديده. يتم عمل شق للوصول بطول 1 سم في الجزء الأمامي من الخط الأوسط للمنطقة الإبطية.
تشمل الطرق المحلية أنواعًا مختلفة من استئصال الإبط، والتي تشمل قطع وإزالة كل الجلد والأنسجة تحت الجلد، والأنسجة تحت الجلد الأصلية من خلال شق دون أي قطع وإزالة فعلية للجلد، واستئصال الجلد كليًا أو جزئيًا مع إزالة الأنسجة تحت الجلد المفتوحة، وتدمير الغدة بالليزر وكشطها، وشفط الدهون.
تختلف درجة نجاح هذه التقنيات، ولكن لا تزال هناك تهيجات مثل المراضة غير المقبولة المرتبطة بالقرح الإبطية، وتكوين ورم دموي، ونخر الجلد، وتقييد حركات اليد والذراع. كما تم اقتراح استئصال الودي الصدري بالمنظار كجراحة فعالة جدًا لفرط التعرق الراحي.
في السابق، تم تقييم نتائج جميع هذه التقنيات من خلال استجابات المريض المباشرة أو الاستبيانات البريدية، وكلاهما ذاتي ويفتقر إلى إمكانية تكرار نتائج موضوعية. أظهر مقال بقلم تانغ نتائج جيدة في علاج فرط التعرق الإبطي باستخدام تقنية الحلاقة بالمنظار. بشكل مستقل، أبلغ أرينجا وآخرون عن تقنية مماثلة لفرط التعرق الإبطي مع نتائج ممتازة. هذه الطريقة (الموصوفة هنا أيضًا)، عند دمجها مع القياس الموضوعي الذي يوفره مقياس التبخر، ستوفر راحة دائمة وتخفف من إعاقة المريض المصاب بفرط التعرق الإبطي. منذ عام 2005، استخدم هذا الباحث تقنية الحلاقة بالمنظار لعلاج فرط التعرق الإبطي، مثل الباحثين السابقين، ووجدها فعالة للغاية. ولكن في الآونة الأخيرة، يعتمد نجاح هذه الطريقة فقط على المعلومات الذاتية والشخصية للمرضى. وفي أبريل 2009، تم توفير مقياس التبخر في عيادة الباحث، مما مكنه من قياس تبخر الماء بشكل موضوعي بوحدة جرام/م2/ساعة. هنا، يتم عرض نتائج سلسلة من المرضى الذين تم علاجهم بكلتا الطريقتين المتمثلة في استخدام المرذاذ وحلاقة منطقة الإبط.
الطرق
تمت الموافقة على هذه الدراسة من قبل مجلس المراجعة المؤسسية لكلية الطب في ويسكونسن (ميلووكي، ويسكونسن).
تم تضمين المرضى في هذه الدراسة إذا: (1) تم تشخيص مرض فرط التعرق الأولي لديهم بناءً على تاريخ المريض والتبخر. (2) العلاجات التقليدية والمحافظة لا تناسبهم؛ (3) لم يجروا أي عملية جراحية في منطقة الإبط لهذه الحالة؛ (4) العلاج الجراحي بتقنية الحلاقة بالمنظار. (5) متابعة لمدة ثلاثة أشهر على الأقل، بما في ذلك تقييم جهاز قياس التبخر بعد العملية.
لم تكن هناك معايير للعمر أو الجنس أو العرق.
عندما بدأت هذه الدراسة في عام 2005، تم استخدام تصميمها فقط لفحص المريض لتقييم النتائج ومطالبة كل مريض بالعودة إلى العيادة لإجراء اختبار النشا واليود بعد العملية. منذ إضافة مقياس التبخر في أبريل 2009، طُلب من جميع المرضى السابقين الذين عولجوا قبل إجراء مقياس التبخر العودة إلى العيادة من أجل مراجعة المعلومات بعد إجراء مقياس التبخر. بالنسبة للمرضى اللاحقين في هذه السلسلة، يتم تضمين مراجعة بيانات مقياس التبخر في كل من التقييمات الأولية وبعد العملية الجراحية لتوثيق النتائج على المدى القصير والطويل.
تم علاج تسعة وعشرين مريضًا في الفترة ما بين مارس 2005 ومارس 2009، عندما أصبح مقياس التبخر متاحًا؛ وتم علاج ثمانية مرضى آخرين وفقًا لبروتوكول الدراسة الكامل في الفترة ما بين أبريل 2009 ويونيو 2010.
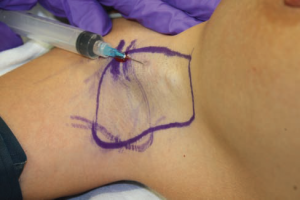
الشكل 3. يتم حقن المخدر الموضعي الذي يحتوي على الإبينفرين قبل تحضير منطقة الإبط.
إجراء جراحي
نظرًا لأن الغدد العرقية المصابة مرتبطة بالمنطقة التي يوجد بها شعر في الإبط، يتم حلق هذه المنطقة ووضع علامة عليها قبل الحث. تم أيضًا تحديد موقع شق الوصول بطول 1 سم، الموجود في الشق الإبطي الأمامي، (الشكل 2). يتم وضع المريض تحت التخدير العام في وضعية الاستلقاء على ظهره وذراعيه بزاوية 100 درجة بعيداً عن محور الجسم للعناية وتجنب خطر تلف الشبكة العصبية.
يتم إعطاء ما يقرب من 20 إلى 30 مل من 0.5% زيلوكائين (ليدوكائين) مع تركيز من 1 إلى 200 إبينفرين بشكل ثنائي ويكون كافيًا لاختراق السطح وإحداث الغليان (الشكل 3). هذه الحقنة مهمة لوقف النزيف (الإرقاء) والسيطرة على الألم على المدى القصير بعد الجراحة. بعد ذلك، يكون المريض مستعدًا، بحيث يكون هناك وقت كافي لتعظيم تأثيرات الإبينفرين.
يتم إجراء شق بطول 1 سم في المنطقة المحددة في المنطقة الأمامية والوسطى للإبط. باستخدام مقص Metzenbaum الجراحي الذي يتم وضعه أفقيًا من خلال الشق، يتم الحفاظ على سطح الجلد المشعر الإبطي مرتفعًا، مما يترك أقل قدر ممكن من الدهون تحت الجلد في السديلة المرتفعة (الشكل 4).

الشكل 4: يُستخدم مقص Metzenbaum المنحني لرفع السطح المشعر للإبط، مع ترك كمية صغيرة من الأنسجة تحت الجلد على سديلة الجلد.
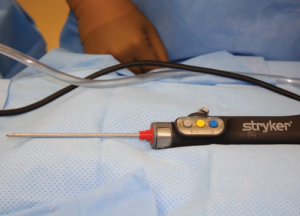
الشكل 5. ماكينة حلاقة الغضروف العظمية المستخدمة لإزالة أنسجة الجلد العميقة، والتي تحتوي على الغدد العرقية المصابة.
تم إجراء العملية بسرعة ودون دماء، مع الحرص على رفع السديلة بالكامل في المنطقة المحددة. ماكينة حلاقة غضروفية مدعومة بالشفط مزودة بنظام Stryker CORE ومجهزة بجهاز تشغيل وحدة تحكم مثبت على الجيب (Stryker Kalamazoo، Michigan) (الشكل 5). تُستخدم ماكينة الحلاقة هذه عادةً في جراحة المفاصل العصبية باستخدام تقنية حلاقة الغضروف العظمي بالمنظار، بما في ذلك قنيتان معدنيتان متحدة المركز، واحدة أصغر من الأخرى. عند طرفها، تحتوي القنية الخارجية الأكبر حجمًا على قسم شبه مفتوح يحمي القنية الداخلية الحادة والمتأرجحة؛ والذي يسمح بقنيتين لتوفير كل من الكشط المستمر والإخلاء بالشفط، والذي ينشط في نفس الوقت مع المكشطة الدوارة (الشكل 6).
تم ضبط إعداد العقرب على 900 دورة في الدقيقة، وهي أقل قيمة إعداد. يتم دائمًا وضع طرف ماكينة الحلاقة لأعلى (باتجاه السطح السفلي للسديلة المرتفعة) لمنع تلف الأنسجة العميقة. تم الحصول على أفضل وضع من خلال تطبيق ماكينة الحلاقة من أعلى الطاولة، فوق ذراع المريض الممدودة. ومع تفعيل الشفرة المتأرجحة والشفط، أصبح شفط الأنسجة تحت الجلد في الأنبوب واضحًا.

الشكل 6. لقطة مقربة للقنية شبه المفتوحة، والتي تتضمن الشفرة المتأرجحة والشفط.
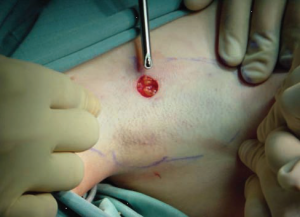
الشكل 7. يعد تثبيت الجلد الإبطي بواسطة مساعدين أمرًا ضروريًا لتحقيق أقصى قدر من السلامة والفعالية.
إن وجود مساعد للحفاظ على الجلد الإبطي مشدودًا أثناء مرحلة رفع المقص والجراحة الرئيسية يساعد طريقة الحلاقة على تجنب ثقب الجلد الإبطي (الشكل 7). يعد تثبيت الجلد هذا ذا أهمية كبيرة، لأنه يسهل تحديد عمق الدهون تحت الجلد عند المستوى العميق للطبقة بين الأدمة (والتي تشمل الغدد العرقية المصابة)، مع حماية الهياكل البصيلية والهياكل الجلدية المرتبطة بها. في مرحلة الانتهاء من جراحة الحلاقة، ولإثبات الإزالة الكاملة للأنسجة تحت الجلد والحفاظ على سلامة جلد الإبط، يتم تحريك الجلد ذهابًا وإيابًا (الشكل 8).
للصرف، تم تمرير أنبوب تصريف ناعم به ثقوب صغيرة من خلال الشق، وتم إغلاق الجلد بخياطة بسيطة من النايلون، وتم وضع وسادة إسفنجية مع خيوط حريرية في الإبط لتوفير الضغط الخارجي (الشكل 9).
وبعد 24 ساعة تم إزالة المصرف والحشوة الخارجية في العيادة. تم الانتهاء من العملية برمتها في غضون ساعة. أفاد معظم المرضى بألم طفيف. ومع ذلك، تم وصف مسكنات الألم.
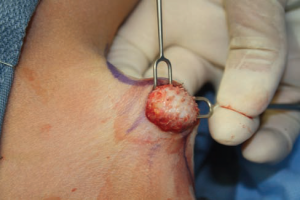
الشكل 8. يظهر الجزء الخلفي والأمامي من الجرح في نهاية الجراحة عدم وجود أنسجة تحت الجلد وقاعدة بصيلات الشعر السليمة، ونتيجة لذلك، سيتم التأكد من إزالة الغدد العرقية المصابة، والتي تقع في الطبقات الوسطى العميقة من الجلد وتحت البصيلات، بالكامل.
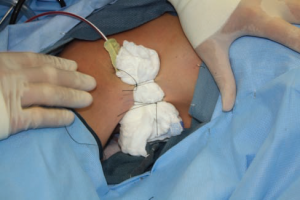
الشكل 9. بعد وضع المصرف عبر الجرح، يتم وضع ضمادة خارجية (وسادة إسفنجية) في مكانها لإزالة المساحات الميتة. وفي غضون 24 ساعة، تتم إزالة المصرف والوسادة.
عند إزالة الضمادات الخارجية، لاحظ المرضى توقف التعرق. بعد الجراحة، طُلب من المرضى الحد من حركات أذرعهم لمدة أسبوع واحد. تمت إزالة الغرز في خمسة أيام. كان الغياب المعتاد عن العمل بعد الجراحة حوالي أربعة أيام. وتمت متابعة حالة كل مريض على فترات ثلاثة وستة و12 شهرا. تم الحصول على معلومات مقياس التبخر في كل زيارة لاحقة.
يتوفر فيديو للعملية الجراحية:
www.aestheticsurgeryjournal.com
يمكنك أيضًا استخدام هاتفك الذكي لمسح الرمز الموجود في الصفحة الأولى من هذه المقالة ومشاهدة الفيديو مباشرة على www.YouTube.com.
النتائج
خلال السنوات الأربع الأولى عندما أجرى باحث هذا المقال جراحة فرط التعرق في منطقة الإبط باستخدام طريقة الحلاقة، كانت الأداة الوحيدة لتحديد درجة الإعاقة المرتبطة بفرط التعرق هي تاريخ المريض، وهو أمر شخصي للغاية ويعتمد على الحواس الخمس. لقد طُلب من المرضى ببساطة تقييم مدى تأثير الحالة على حياتهم على مقياس من 1 إلى 10؛ المقياس "1" طبيعي والمقياس "10" لا يحتمل. على الرغم من أن 29 مريضًا خضعوا لجراحة الحلاقة الإبطية بين مارس 2005 ومارس 2009 كانوا سعداء للغاية بنتائج هذا الإجراء، إلا أن الافتقار إلى التوثيق الموضوعي كان مشكلة.
مع إدخال مقياس التبخر في أبريل 2009، تم القضاء على الخطأ والموضوعية في القياس في السنوات السابقة. لذلك، في هذا التقرير، قمنا فقط بحساب بيانات ما قبل وبعد العملية الجراحية للمرضى في هذا الجزء الأخير من هذه السلسلة. كان هناك ما مجموعه ثمانية مرضى (16 موقعًا إبطيًا) تتوفر لهم النتائج الكاملة. وكان سبعة من هؤلاء المرضى من النساء وواحد منهم رجل. كان متوسط عمر المرضى 22 عامًا (يتراوح من 12 إلى 35 عامًا) وكان متوسط فترة المتابعة ثمانية أشهر (يتراوح من 3 إلى 12). كان متوسط قياسات التبخر النتح قبل الجراحة 437 جم/م2/ساعة (المدى، 98-998 جم/م2/ساعة)، وكان متوسط قياسات ما بعد الجراحة في وقت الزيارة الأخيرة للمريض خلال ستة أشهر 58 جم/م2/ساعة (المدى، 21-26 جم/م2/ساعة). تم قياس الضوابط لجميع الإبطين بمتوسط 23.7 جم/م2/ساعة، مع نطاق من 18 إلى 31 جم/م2/ساعة.
على الرغم من عدم تضمين جميع المرضى في الدراسة، إلا أنه في الفترة ما بين أبريل 2005 ويونيو 2010، عالج الباحث ما مجموعه 45 مريضًا بجراحة الحلاقة الإبطية. تشمل المضاعفات العدوى التي يتم علاجها بالمضادات الحيوية، والورم الدموي بعد العملية الجراحية، والذي يجب تصريفه في غرفة العمليات. لا توجد ندبات تضخمية، أو ثعلبة، أو خدر مرتبطة بهذه الجراحة. على الرغم من أنهم استجابوا بشكل جيد في البداية، إلا أن اثنين من المرضى تعرضوا لتكرار الأعراض (وقياسات التبخر المرتفعة) بعد ثلاثة أشهر و24 شهرًا، على التوالي؛ وقد استجاب كلاهما جيدًا لإعادة الجراحة.المناقشة والاستكشاف
يسبب فرط التعرق الإبطي ضغوطًا ومشاكل اجتماعية ومهنية وعاطفية ومالية ونفسية كبيرة لملايين الأشخاص في الولايات المتحدة. في المرضى الذين يعانون من فرط التعرق الأولي (مجهول السبب)، تبدأ الحالة عادة في سن البلوغ ولكن يمكن أن تظهر أيضًا في أواخر سن المراهقة أو العشرينات. غالبا ما تكون هناك أسباب وراثية. يعتبر فرط التعرق الإبطي البؤري أمرًا مزعجًا بشكل خاص، إلى الحد الذي يشعر فيه الشباب بالحرج من حالتهم وقد يكون نموهم الاجتماعي محدودًا. كما أن هذا الوضع يحد من لون الملابس ونوعها إلى أن تكون داكنة وبلا أكمام. العديد من هؤلاء المرضى لا يطلبون الرعاية الطبية لأنهم خجولون ويعتقدون "أنني أتعرق كثيرًا". وقد أظهرت الدراسات الحديثة أن عدداً كبيراً من المرضى الذين يعانون من فرط التعرق معرضون لخطر الإصابة بالعدوى الثانوية المرتبطة بهذا المرض.
ليس لدى العديد من أطباء الرعاية الأولية سوى معرفة قليلة بخيارات العلاج المتاحة لعلاج فرط التعرق الإبطي. عندما يرى المرضى طبيب الأمراض الجلدية، فإن الخيارات التي يتم النظر فيها عادة ما تكون غير جراحية، على الرغم من أنها تقدم راحة مؤقتة فقط. هذه التدخلات كافية لبعض (حتى الكثير) من المرضى، ولكن هناك بالتأكيد مرضى تفسد حالتهم بسبب مضادات التعرق الموضعية أو يبحثون عن حل دائم أكثر من حقن توكسين البوتولينوم المتكرر. بالنسبة لهؤلاء المرضى، يكون التدخل المباشر والجراحة في منطقة الإبط مناسبًا.
العملية المثالية يجب أن تقضي على مشكلة المريض بشكل دائم؛ أن تكون طفيفة التوغل وبسيطة ويمكن التنبؤ بها؛
يتمتع بأقل المشاكل والمضاعفات والندوب. وفقًا لبومغارتنر: "العامل الرئيسي في الجراحة هو إزالة الغدد العرقية المصابة بأقل قدر ممكن من الضرر."
بناءً على خبرة هذا الباحث وغيره من الباحثين، يبدو أن جراحة الحلاقة في منطقة الإبط هي الإجراء الأمثل. هذا الإجراء هو إجراء بسيط للمرضى الخارجيين مع الحد الأدنى من المضاعفات والمضاعفات ويوفر نتائج طويلة الأمد بسبب تعطيل/إزالة الغدد العرقية. يتم تغطية هذه الجراحة عن طريق بعض التأمين الطبي في بعض البلدان. التقنيات الأخرى مثل شفط الدهون لها فعالية محدودة ولديها القدرة على احتمالية تلف بنية الإبطين باستخدام قنية الشفط.
في التقارير السابقة، كان التوثيق الموضوعي للتعرق الإبطي مقتصرًا على قياس شاق لوزن العرق الناتج أو قياس ذاتي وتقريبي للشوائب لتغير اللون في اختبار النشا واليود. وتم تقييم النتائج بناء على الفحوصات العقلية والحسية للمريض. تختلف البيانات المقدمة في وثيقة التقرير الموضوعي هذه بناءً على مخرجات وقياسات مقياس التبخر، الذي يقيس الرطوبة النسبية بوحدة جرام/م2/ساعة للمنطقة الإبطية عن طريق إنتاج بيانات دقيقة للغاية وقابلة للتكرار، مما يسمح لمنطقة الجلد الخالية من الشعر المجاورة بأن تكون بمثابة منطقة تحكم للمقارنة.
عادةً ما تكون المعلومات المرضية لفرط التعرق أكبر بـ 5 أو 10 أو 20 مرة من منطقة التحكم. وهذا يطمئن المرضى بأن حالتهم صحيحة، في حين يزود الأطباء (وشركات التأمين الطبي) بدليل موضوعي على عملية المرض المبررة قبل الجراحة والنجاح بعد الجراحة. تؤكد نتائج هذا البحث أن جراحة الحلاقة تحت الإبط لعلاج فرط التعرق أو التعرق الشديد تحت الإبط يمكن أن تكون عملية بسيطة وآمنة وفعالة وفعالة ويمكن الاعتماد عليها في العيادات الخارجية مع الحد الأدنى من المضاعفات والمشاكل، والتي عادة ما تقلل من كمية التعرق حتى عشر مرات، وبالتالي توفر لهؤلاء المرضى حالة طبيعية في حياتهم.
يجب أن يؤخذ في الاعتبار أنه يمكن أيضًا استخدام مقياس التبخر كأداة بعد العملية الجراحية للسماح للأطباء بتقييم المرضى الذين خضعوا لجراحة الحلاقة ولكنهم ما زالوا يشكون من التعرق الزائد. البيانات شبه الطبيعية (بشكل عام، مرتين أو ثلاث مرات أكثر من منطقة التحكم) تؤكد للمريض فعالية الإجراء مقارنة ببيانات مقياس التبخر، قبل الجراحة. بالطبع، إذا تم تسجيل وإثبات تكرار المستويات المرضية (10-20 مرة أكثر من حجم التحكم)، فسيتم تقديم دليل موضوعي لتبرير تكرار الإجراء
<ص>. في هذه المراجعة والمتابعات، حدث استئناف وتكرار الأعراض لدى مريضين (بعد ثلاثة أشهر وسنتين بعد الجراحة) بعد استجابة أولية ممتازة لخط الأساس.اختفى كلا المريضين من الأعراض بعد تكرار إجراء ماكينة الحلاقة، وأظهرت بيانات مقياس التبخر أيضًا نتائج طبيعية. وليس لدينا أي تفسير لهذه العملية أكثر مما قيل عن سبب التعرق الشديد الأولي.
الاستنتاج
حتى وقت قريب، كانت الطريقة العملية الوحيدة لتشخيص وتقييم نتائج علاج فرط التعرق هي من خلال تاريخ المريض في شكل فحوصات ما قبل وبعد الجراحة، وكلاهما أظهر درجة كبيرة من الذاتية والطبيعة غير العلمية. عند دمجه مع الطريقة الجراحية الفعالة للحلاقة أو كشط الإبط والشفط، يوفر مقياس التبخر قياسًا موضوعيًا للتشخيص النهائي وتأكيد النتائج الجراحية.
تعتبر هذه المستندات مهمة في تزويد مراكز التأمين ببيانات قابلة للقياس لتبرير التغطية التأمينية وكذلك لطمأنة المرضى الذين يشككون في فعالية الجراحة. كما توفر هذه العملية عنصرا أساسيا من الجانب العلمي للتدخل الجراحي المبني على عقلية مختلفة.
باعتبارنا جراحين، يجب أن نكون على دراية بهذه الفئة من المرضى الذين يعانون من أمراض خطيرة يمكن إزالتها بسهولة بإجراء بسيط وبأقل تدخل جراحي وبأسعار معقولة وله نتائج يمكن التنبؤ بها حتى يتمتع المرضى بصحة جيدة وشباب وسعادة وممتنين.