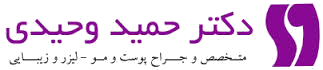
پی آر پی و میکرونیدلینگ در پزشکی زیبایی
پی آر پی و میکرونیدلینگ در پزشکی زیبایی
اصول و روش های انجام PRP (پلاسمای غنی از پلاکت)
1
PRP: مکانیسم و ملاحظات عملی
چکیده
پلاسمای غنی از پلاکت (PRP) کاربردهای بالقوه زیادی در بیماری های پوستی دارد. PRP اتولوگ است، به این معنی که از خون خود بیمار گرفته می شود و در سانتریفیوژ چرخانده می شود تا محصول پلاسمایی نهایی با غلظت بالایی از پلاکت ها تولید شود. این پلاکتها سپس فاکتورهای رشد کلیدی را فعال و آزاد میکنند که در نهایت شروع به ارسال سیگنالهای آبشاری برای به حداکثر رساندن ترمیم و جوانسازی بافت میکنند.
سیستم های زیادی برای دریافت PRP در دسترس هستند. بسیار مهم است که این سیستم ها (دستگاه ها) به طور عینی ارزیابی شوند و تمام عوامل مورد نیاز برای بیمار و همچنین محیطی که در آن PRP استفاده خواهد شد در نظر گرفته شود.
کلمات کلیدی: پلاسمای غنی از پلاکت (PRP)، پلاسما درمانی، مکانیسم اثر، ارزیابی سیستم های جداسازی، آماده سازی، ملاحظات عملی
| نکات کلیدی |
| پلاسمای غنی از پلاکت کاربردهای مختلفی برای پوست دارد. درک کامل مکانیسم های عمل آن ناشناخته باقی مانده است. اما تحریک فاکتورهای رشد در داخل پلاکت ها نقش اساسی دارد. چندین سیستم انتقال و جداسازی پلاکت در بازار موجود است. ارزیابی و درک مزایا و معایب این سیستم های جداسازی بسیار مهم است. |
1.1 مقدمه
علاقه به استفاده از پلاسمای غنی از پلاکت اتولوگ (PRP) برای مدیریت انواع موارد بالینی افزایش یافته است. PRP PRP برای اولین بار برای استفاده در ترمیم بافت و هموستاز در بسیاری از شرایط پزشکی و زیبایی، از جمله ارتوپدی، دندانپزشکی، جراحی پلاستیک و پوست همانطور که در جدول 1.1 مشاهده می شود، استفاده شد. در مطالعات و تحقیقات متعددی، اثربخشی پی آر پی در آلوپسی آندروژنتیک، جوانسازی پوست و جراحی کاشت مو مورد ارزیابی قرار گرفته است.
| جدول 1.1 استفاده از PRP در پوست و سایر موارد پزشکی |
| کاربردهای پی آر پی در پوست | کاربردهای پی آر پی در سایر زمینه های پزشکی |
| • آلوپسی آندروژنتیک • جراحی برای بهبود اسکارها یا جوش ها • بازسازی مجدد آکنه • تقویت مجدد آکنه و اسکار • علائم کشش یا علائم کشیدگی • پیری پوست • چین و چروک • ملاسما یا لکه های صورت • جراحی کاشت مو • حلقه های تیره معمولاً در ناحیه اطراف چشم | • آسیب های تاندون • آسیب های عضلانی و زخم • التهاب استخوانی • پیوند استخوانی و دوباره پیوند استخوان جراحی سینوس لیفت • تزریق چربی • ماموپلاستی یا جراحی بازسازی سینه • بازسازی اسکار • جراحی بازسازی فک و استخوان • ترمیم زخم های دهان • سندرم خشکی چشم • سندرم سطح چشم پس از جراحی لیزیک |
| مخفف: PRP، پلاسمای غنی از پلاکت. |
با این حال، کارآزماییهای تصادفیسازی و کنترلشده بسیار کمی در این زمینه وجود دارد که کیفیت پایینی دارند. می توان گفت که با افزایش نفوذ پی آر پی در عمل های زیبایی، شناخت PRP چیست و مکانیسم اثر آن مهم است. فرآیند آماده سازی PRP باید به طور کامل درک شود تا بتوان به طور موثر بین انواع سیستم های جداسازی موجود تمایز قائل شد.
2.1 تعریف پلاسمای غنی از پلاکت (PRP)
پلاسماتراپی یا پی آر پی آماده سازی اتولوگ پلاسما با غلظت بالای پلاکت است که از خون فرد گرفته می شود. محدوده سطح طبیعی خون 150000 تا 400000 میکرولیتر یا 150 تا 400 x 109 L/L است.
امروزه، بر اساس مطالعاتی که افزایش ترمیم استخوان و بافت نرم را در این سطح نشان میدهد، تعریف کاربردی PRP، پلاسمای حاوی بیش از 1000000 پلاکت در میکرولیتر است. اکثر آماده سازی های PRP بسته به سیستم آماده سازی، غلظتی 4 تا 8 برابر بیشتر از خون محیطی دارند. مطالعات نشان داده اند که فاکتورهای رشد در PRP با افزایش غلظت پلاکتی به صورت خطی افزایش می یابد. Giusti و همکارانش القای عروق در سلول های اندوتلیال را ذکر کردند که با غلظت پلاکت 1500000 پلاکت در میکرولیتر بهینه شد. علاوه بر این، بر اساس این تحقیقات مشخص شد که غلظت بسیار بالای پلاکت ها در واقع باعث کاهش عروقی شده است. این همبستگی منفی در مطالعاتی نیز مشاهده می شود که اثر یک مهارکننده را بر بازسازی استخوان با غلظت پلاکتی بسیار بالا نشان می دهد. استفاده از آماده سازی PRP اتولوگ دارای چندین مزیت است. از جمله، احتمال واکنش های ایمنی را کاهش می دهد و انتقال بیماری بعید است.بنابراین، این روش کاملاً بی خطر است، به خوبی تحمل می شود و حداقل عوارض جانبی دارد.
PRP PRP از نظر فیزیولوژیکی با فاکتورهای رشد نوترکیب متفاوت است و در نتیجه حاوی فاکتورهای رشد "خالص" است.
علاوه بر این، آنها از طریق یک لخته منتقل می شوند که سیستم حمل و نقل طبیعی در انسان در نظر گرفته می شود. فاکتورهای رشد نوترکیب از یک سیستم خارجی معمولاً از حیوانات دیگر استخراج میشوند و از طریق حاملهای مصنوعی منتقل میشوند. پلاسما درمانی شامل لکوسیت ها (گلبول های سفید) است که هم کاتابولیستیک و هم پیش التهابی هستند، به همراه پلاکت ها و پلاسما که باعث عملکرد آنابولیسم در بدن می شوند. توجه به این نکته مهم است که اینها عملکردهای به ظاهر متضادی هستند که به درستی متعادل شده اند و به هر یک از آنها اجازه می دهد تا هدف خود را انجام دهند. حتی تغییرات کوچک در سطوح این فاکتورهای رشد می تواند باعث عدم تعادل شود و باعث افزایش التهاب یا درد شود. فرض بر این است که حفظ تعادل خالص عملکردهای آنابولیسم و کاتابولیسم به حفظ یک محیط مطلوب برای بهبود و رشد بافت کمک می کند.
اساس علمی PRP و مکانیسم پیشنهادی عمل PRP
مکانیسم PRP به طور کامل شناخته نشده است. با این حال، اعتقاد بر این است که پلاکتها سیگنالهای پروتئینی از جمله تعداد زیادی فاکتور رشد، کموکاینها و سیتوکینها را آزاد میکنند که تکثیر و تمایز سلولی را القا میکنند. پلاکت ها حاوی بیش از 20 فاکتور رشد در گرانول های آلفای خود هستند که پس از فعال شدن برای انتقال مولکول های سیگنال به بافت اطراف آزاد می شوند.جدول 2.1 فاکتورهای رشد مهمی مانند فاکتور رشد مشتق از پلاکت (PDGF)، فاکتور رشد تبدیل کننده (TGF)، فاکتور رشد اپیدرمی (EGF)، فاکتور رشد اندوتلیال عروقی (VEGF)، فاکتور رشد شبه انسولین (IDGF)، و اینترلوکین 1 (IL-1) (جدول 2.1) را فهرست می کند.
| جدول 2.1 فاکتورهای رشد PRP و عملکردهای اولیه آنها |
| عملکرد فاکتورهای رشد | ||
| PDGFαα، PDGF αβ، PDGF ββ | • کموتاکسی برای ماکروفاسه ها • میتوژنیک برای فیبروبلاست ها، سلول های عضله صاف، سلول های اندوتلیال، مزانشیمی و استئوبلاست • تشویق سنتز کلاژن و سایر پروتئین ها، تنظیم ترشح آنزیم کلاژناز | |
| TGF-β1، TGF-β2، TGF-β2، تشکیل عروق • تنظیم تکثیر سلولی، تمایز و آپوپتوز • کموتاکتیک فیبروبلاست ها، کراتینوسیت ها و ماکروفاژها • میتوژن فیبروبلاست، سلول های عضله صاف • مهار سلول های اندوتلیال، کراتینوسیت ها، لنفوسیت ها، پروتیین های لنفوسیت و ماکروفاژهای پروتئوگلیکان، فیبرونکتین و پروتئین های تجزیه کننده ماتریکس) • تکثیر سلول های مزانشیمی تمایز نیافته | ||
| VEGF | • تحریک عروقی و نفوذپذیری عروق • کموتاکتیک و میتوژن سلول های FGF-9 | • کمک به بازسازی بافت • تحریک رشد و تمایز سلول های مزانشیمی، کندروسیت ها، استئوبلاست ها |
| EGF | • به شدت در تنظیم تحریک و تکثیر سلولی مختلف نقش دارد. تشکیل عروقی • میتوژن فیبروبلاست ها، سلول های اندوتلیال، سلول های مزانشیمی و کراتینوسیت ها • تحریک کموتاکتیک اندوتلیال • تنظیم ترشح کلاژناز | |
| IGF-1 | • تنظیم پروتکل های مختلف در متابولیسم سلولی (تشکیل استخوان) • کموتاکتیک فیبروبلاست ها • تحریک سنتز پروتئین | |
| CTGF | • تحریک عروق، بازسازی غضروف، فیبروز و چسبندگی پلاکت | |
| اختصارات: CTGF، فاکتور رشد بافت همبند. EGF، فاکتور رشد اپیدرمی؛ FGF، فاکتور رشد فیبروبلاست؛ IGF، فاکتور رشد شبه انسولین؛ PDGF، فاکتور رشد مشتق از پلاکت. PRP، پلاسمای غنی از پلاکت؛ TGF، عامل رشد تبدیل کننده. VEGF، فاکتور رشد اندوتلیال عروقی |
این فرآیند مکانیسمهای مورد نیاز برای کاربردهای پوستی را تقلید میکند و باعث ایجاد تغییرات در سطح میکروسکوپی از جمله عروق، سنتز کلاژن، تولید ماتریکس خارج سلولی و کاهش آپوپتوز میشود.
مکانیسم پیشنهادی PRP در پوست پزشکی بسته به موقعیت استفاده از آن متفاوت است. همانطور که اشاره شد، فاکتورهای رشد آزاد شده توسط پلاکت ها در PRP ممکن است اهداف مختلفی را بر اساس نواحی خاص تحت درمان تحریک کنند.
1.3.1 مکانیسم اثر اثرات PRP بر رشد مو
پلاسماتراپی رشد مو را از طریق مکانیسمهای زیادی تحریک میکند، اما یکی از مسیرهای مهم عروقی شدن مرتبط با آناژن یا فاز فعال رشد مو است.
درمان های بی شماری برای ریزش مو با هدف افزایش عروق خونی و بهبود جریان خون در واحد فولیکول مو انجام شده است. ترشح فاکتور رشد اندوتلیال عروقی (VEGF) تا حد زیادی مسئول عروق مرتبط با آناژن است و همچنین نشان داده شده است که باعث رشد ساختارهای پوستی می شود.
فراتر از VEGF، گرانول های آلفا در PRP باعث افزایش سطح PDGF و فاکتور رشد اندوتلیال مشتق از پلاکت شد. طبق فرضیه ها، این عوامل بر روی سلول های بنیادی فولیکول های مو اثر می کنند و رگ زایی جدید را تحریک می کنند. به همین ترتیب، PRP برای درمان موثر ریزش موی مردانه و زنانه استفاده شده است (شکل 1.1). بهبود گردش خون در این ساختارها بلافاصله پس از اینکه فولیکول های موی اطراف مکانیسم واضحی از بهبود رشد مو را نشان دادند، اتفاق می افتد. به طور مشابه، تزریق زیر جلدی PRP، احتمالاً با مکانیسمی شبیه به افزایش جریان خون، بقای پیوند پوست را بهبود می بخشد.
مکانیسمهای زیادی وجود دارد که توسط آنها PRP ممکن است باعث رشد مو شود. لی و همکارانش نشان دادند که افزایش سطوح بتا کاتنین، پروتئین کیناز مرتبط با سیگنال خارج سلولی و سیگنال دهی AKT همگی به تکثیر سلول های پاپیلای پوستی کمک می کنند. پلاسمای فعال سطح سیگنال خارج سلولی فسفریله را افزایش می دهد و پروتئین کیناز و فسفریله Akt را تنظیم می کند، مولکول هایی که منجر به تکثیر و تکثیر پاپیلای پوستی در انسان می شوند. جالب توجه است که اثرات PRP یافت شده در این مطالعه اهمیت دستیابی به سطوح مناسب پلاسما درمانی برای دستیابی به حداکثر نتایج را نشان می دهد.
مطالعات بیشماری PRP و اثرات ضد آپوپتوزی آن را به تفصیل بیان کردهاند. این مکانیسم مبتنی بر توانایی PRP برای القای فعال سازی Bcl-2 و همچنین فسفوریلاسیون AKT (که در تنظیم ضد آپوپتوز نقش دارند) است.
سلولهای پاپیلای پوستی از اختلال و ریزش زودرس محافظت میشوند و فعال میمانند، در نتیجه فاز آناژن چرخه مو را گسترش میدهند و القای کاتاژن را به فاز تلوژن یا استراحت به تاخیر میاندازند.
علاوه بر این، لی و همکاران دریافتند که درمان PRP تقریباً فعالیت رونویسی بتا-کاتنین را که در فولیکول مو در مرحله آناژن بیان میشود، دو برابر میکند. این فرآیند، همراه با توانایی پلاسما درمانی یا PRP برای تنظیم و بهبود فاکتور رشد فیبروبلاست 7 (FGF-7)، همچنین به طولانی شدن فاز آناژن یا رشد چرخه مو کمک می کند. در نهایت، القای سیگنال دهی FGF-7 نیز نشان داده شده است که تمایز سلول های بنیادی را از فولیکول های مو تحریک می کند.مکانیسم اثر پی آر پی در جوانسازی و ترمیم
همانند رشد مو، احتمالاً مکانیسمهای متعددی وجود دارد که از طریق آن PRP بر جوانسازی پوست تأثیر میگذارد. فیبرهای تکه تکه شده کلاژن یا رشته های انباشته شده از رشد کلاژن جدید جلوگیری می کند و منجر به اختلال در ماتریکس خارج سلولی می شود. پلاسمای فعال بیان متالوپروتئینازهای ماتریکس (MMP-1 و MMP-3) را با تحریک بازسازی غشای خارج سلولی و حذف قطعات کلاژن آسیب دیده افزایش می دهد و در نهایت امکان بازیابی سنتز کلاژن منظم تر را فراهم می کند. پلاسما درمانی (PRP) حاوی چندین فاکتور رشد است که فیبروبلاست های پوست انسان را تحریک می کند و تولید کلاژن و بازسازی را تقویت می کند. علاوه بر این، نشان داده شده است که ترشح هیالورونیک اسید را افزایش می دهد. اسید هیالورونیک در میان عملکردهای متعدد آن در زمینه پوست، به شدت مرتبط و وابسته به آب است و در نتیجه باعث افزایش حجم و آبرسانی پوست می شود. در مجموع، این یافته ها نشان می دهد که محلول PRP ممکن است سنتز ماتریکس خارج سلولی را تقویت و افزایش دهد و یک درمان ممکن برای جوانسازی پوست و اسکار و آکنه است.
پلاسماتراپی (PRP) اخیراً برای درمان آکنه و اسکارهای صورت با استفاده مجدد از لیزرهای فرسایشی مورد استفاده قرار گرفته است. همچنین در زمینه مراقبت از زخم پس از درمان لیزر سایش استفاده شده است. نشان داده شده است که استفاده مجدد از لیزر دی اکسید کربن فرکشنال (CO2 فراکشنال) باعث آسیب مشابه به زخم های طبیعی می شود.

تصویر 1.1 پلاسمای غنی از پلاکت (PRP) مورد استفاده در ریزش موی زنان، قبل و بعد. بیمار 1 (الف) قبل از PRP و (ب) 4 ماه پس از درمان. بیمار 2 (c, d) قبل از PRP و (e, f) 4 ماه پس از درمان.
بنابراین، افزودن پلاکتها، بهعنوان یک عنصر کلیدی برای بهبود طبیعی زخم، باید به بازسازی بافت پس از درمان لیزری کمک کرده و آن را تسریع کند. در حالی که در حال حاضر اثبات نشده است، اعتقاد بر این است که انتشار PRP از گرانول های آلفا (حاوی مخزن های ذخیره بزرگ فاکتورهای رشد) منجر به بهبود کارآمدتر و سریع تر بافت می شود. علاوه بر این، استفاده از PRP باعث بهبود سریعتر زخم، کاهش اریتم و کاهش اتلاف آب در پوست بیماران پس از دریافت لیزر فرکشنال شده است.
گزینه های آماده سازی
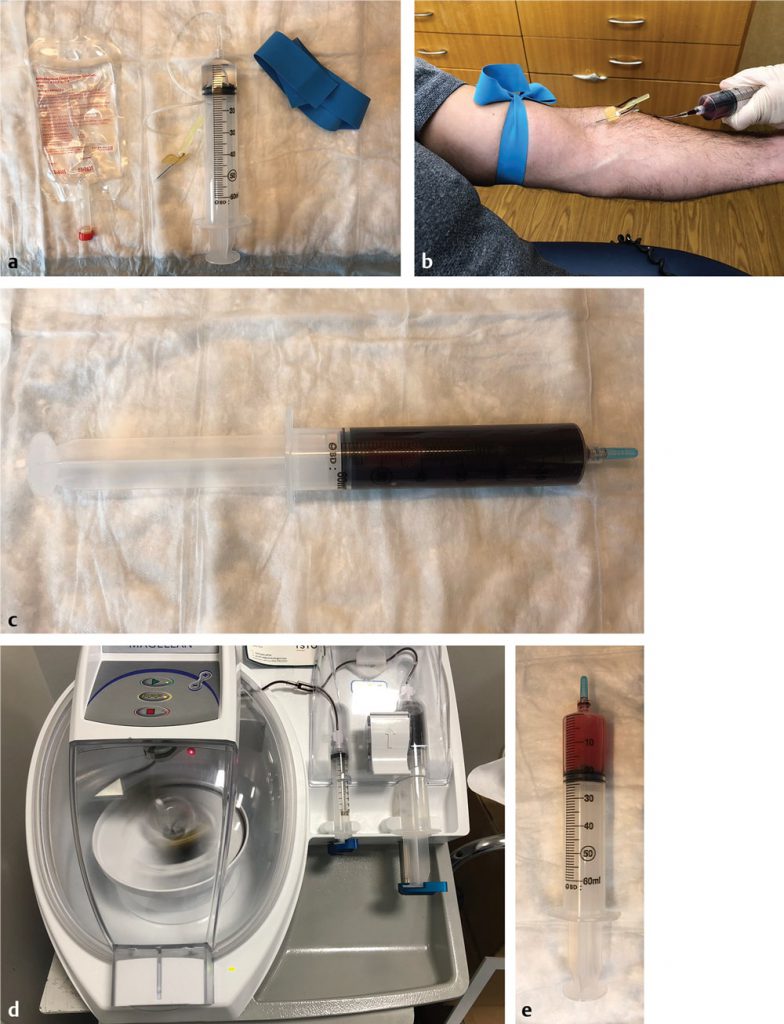
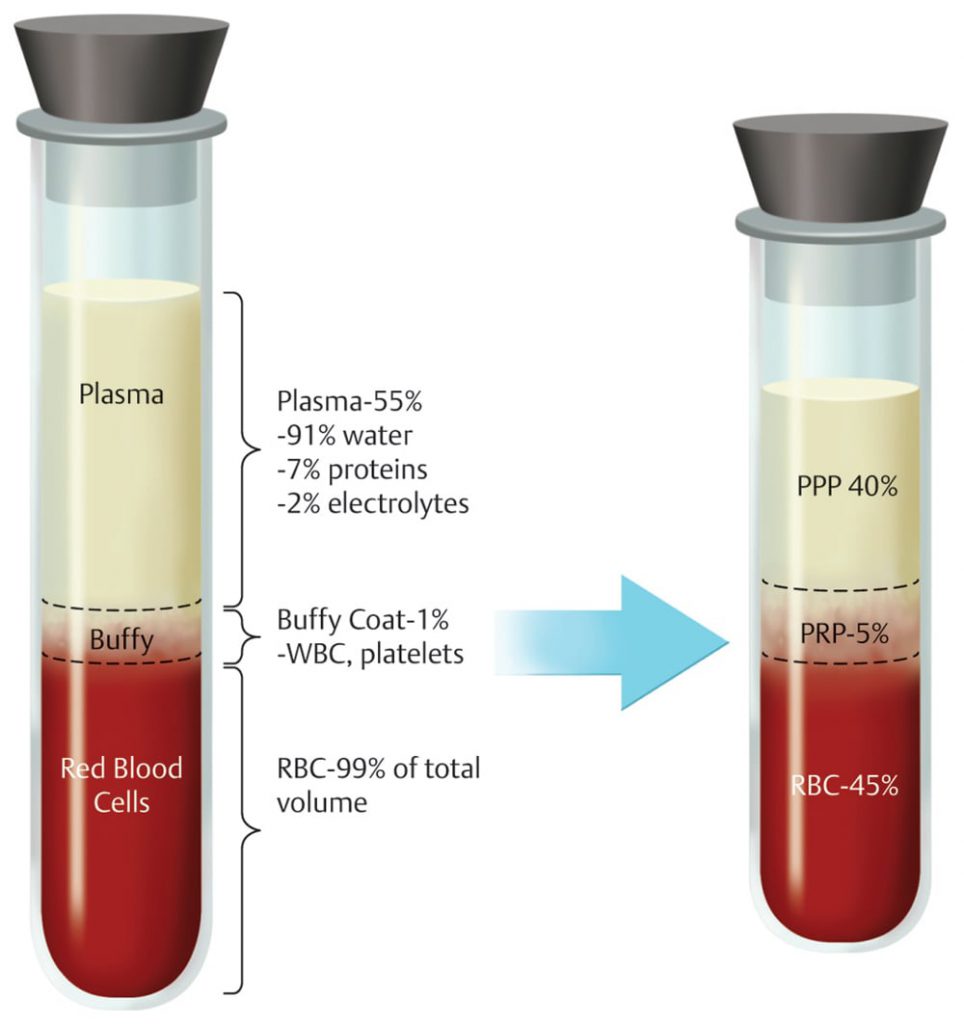
مفهوم PRP بر سانتریفیوژ خون کامل و جداسازی اجزای مورد نظر بر اساس وزن مخصوص آنها متکی است. آماده سازی PRP می تواند به صورت دستی یا با دستگاه اتوماتیک انجام شود. با این حال، فرآیند اصلی با گرفتن خون محیطی از بیمار آغاز می شود (شکل 2.1 a-e). سپس لولههای خون (اغلب حاوی ضد انعقاد خون) با تنظیم سرعت، دوره چرخش و زمان چرخش در یک سانتریفیوژ طبق پروتکلهای خاص چرخانده میشوند.
لایه های به سرعت در حال چرخش رده های مختلف سلول های خونی بر اساس جرم انباشته شده به همان شکلی است که پلاکت ها در پلاسما هستند و به همین دلیل به آن پلاسمای غنی از پلاکت (PRP) می گویند و از لوله هایی با غلظت های متغیر گلبول های قرمز و گرانولوسیت ها استخراج می شود (شکل 3.1). در برخی از پروتکل ها، فعال کننده ها قبل از استفاده اضافه می شوند (متن زیر را بخوانید).دو روش اصلی تهیه دستی پلاسما عبارتند از روش "تولید پی آر پی" و روش "بافی کت". در روش «تولید پی آر پی»، کل خون تحت یک سانتریفیوژ اولیه آهستهتر به نام «چرخش نرم» قرار میگیرد که یک لایه فوقانی متشکل از پلاکتها و لکوسیتها، یک لایه میانی به نام پوشش بافی (که سرشار از گلبولهای سفید خون {WBC} است) و یک لایه پایینتر که عمدتاً حاوی گلبولهای قرمز خون (RBC) است، تولید میکند. سپس لایه بالایی و لایه پوششی سطحی استخراج شده و تحت دور دوم سانتریفیوژ با سرعت بالاتر قرار می گیرند که به آن "چرخش سخت" می گویند. این فرآیند منجر به تشکیل گلولههای نرمی میشود که عمدتاً از پلاکتها همراه با پلاسمای فقیر از پلاکت (PPP) تشکیل میشوند، که سپس حذف میشوند و پلاسمای PRP را ترک میکنند.
در روش "پوشش بافی"، ابتدا خون کامل در یک فرآیند چرخش سنگین به عنوان لایه بالایی PPP، یک لایه میانی (حاوی PRP) و گلبول های قرمز خون یا RBC در زیر آن جدا می شود. پلاسما روی سطح برداشته می شود، سپس پوشش بافی به آرامی چرخش داده می شود، پلاسمای خالص و لکوسیت ها تولید می شوند و لکوسیت ها دور ریخته می شوند.
در حال حاضر، چندین سیستم تولید PRP خودکار تجاری وجود دارد که تولید پلاسمای غنی از پلاکت (PRP) را در یک فرآیند کارآمد و ساده تسهیل میکند. سیستمهای خودکار از حسگرهایی برای تشخیص رابط بین پوشش بافی و گلبولهای قرمز خون (RBC) استفاده میکنند. این فرآیند به دلیل غلظت مداوم PRP ایجاد می شود.هر سیستم روش متفاوتی برای جمع آوری و تغلیظ پلاکت ها دارد. به طور کلی، 30 میلی لیتر خون کامل، 3 تا 5 میلی لیتر PRP (بسته به سطح پلاکت، سیستم و تکنیک مورد استفاده بیمار) تولید می کند. نتایج تولید خودکار پی آر پی دائمی نیستند، اما نسبت به روش های دستی، قابل تکرار یا تکرار هستند. علاوه بر این، سیستم های بسته خطاهای احتمالی را کاهش می دهند و به اطمینان از حفظ شرایط استریل در طول درمان کمک می کنند.
قبل از تزریق، PRP اغلب با افزودن ترومبین یا کلرید کلسیم فعال می شود. پس از فعال سازی، PRP باید فوراً استفاده شود تا زنده ماندن آن حفظ شود. برخی از سیستم ها به این مرحله نیاز ندارند زیرا کلاژن فعال کننده طبیعی PRP است و بنابراین هنگام استفاده در بافت نرم به فعال سازی خارجی (خارجی) نیازی نیست.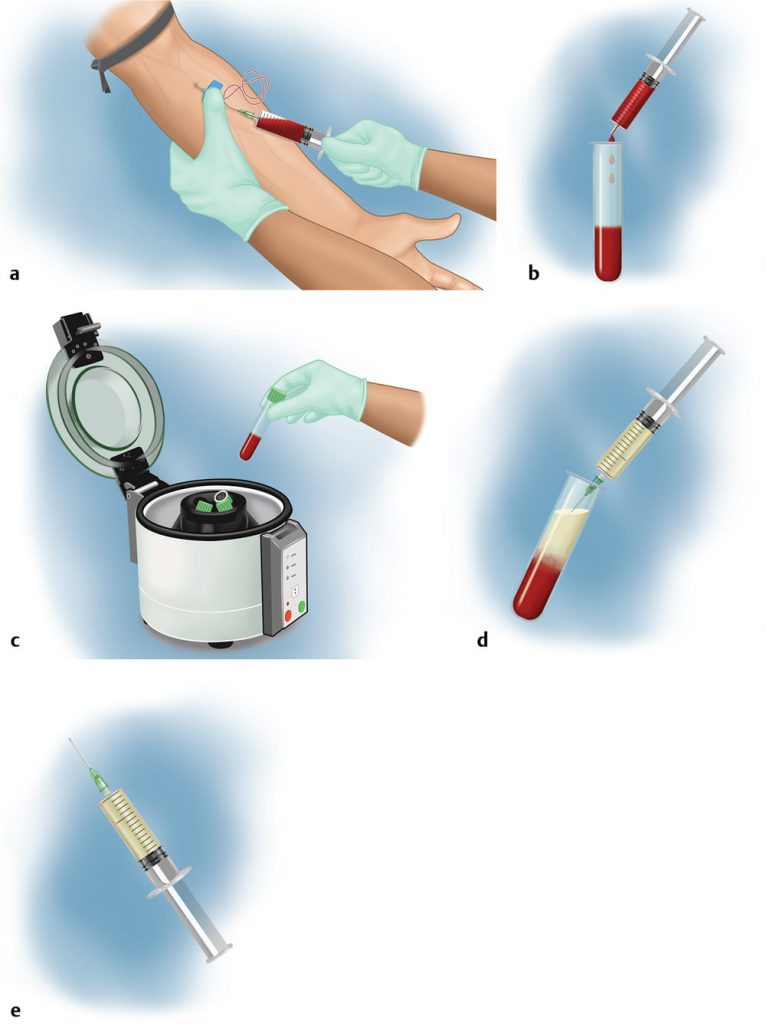
تصویر 2.1 روشهای جمع آوری پلاسمای غنی از پلاکت (PRP) با استفاده از روش تک سانتریفیوژ. (الف) مرحله 1: جمع آوری خون - رگ گیری از ورید بازویی. (ب) مرحله 2: انتقال خون به لوله های جمع آوری برای سانتریفیوژ. (ج) مرحله 3: قرار دادن نمونه ها در داخل سانتریفیوژ. (د) مرحله 4: برداشتن لایه PRP با سرنگ بعد از مرحله سانتریفیوژ. (ه) مرحله 5: تزریق پی آر پی با سرنگ پس از آماده سازی.
تصویر 3.1 ترکیب خون کامل و پلاسمای غنی از پلاکت
1.5.1 ملاحظات مهم هنگام ارزیابی سیستم های PRP
هنگام انتخاب سیستم آماده سازی PRP، متغیرهای زیادی باید در نظر گرفته شود. در حال حاضر، هر سیستم اختصاصی موجود با توجه به روش آماده سازی آنها متفاوت است. هیچ دستورالعمل یا استانداردی در مورد تکنیک مناسب برای دستیابی به غلظت پلاکتی مطلوب در آماده سازی PRP وجود ندارد و این موضوع مقایسه و ارزیابی سیستم ها را دشوار می کند. با این حال، معیارهای خاصی باید در هنگام تعیین اینکه کدام یک در تنظیمات تمرینی ذکر شده استفاده شود در نظر گرفته شود.
توجه به غلظت پلاکت های تولید شده توسط هر سیستم مهم است. در حالی که غلظت بهینه برای توصیه های جراحی پوست یا پلاستیک هنوز ناشناخته است، سیستم های مختلف راه حل های بسیار متغیری تولید می کنند.
همانطور که قبلاً ذکر شد، نشان داده شده است که حداقل 1000000 پلاکت در هر میکرولیتر برای بهبود زخم و 1500000 پلاکت برای رگزایی مطلوب است (جدول 3.1).
تأثیر گلبول های سفید خون (WBC) در PRP بسیار مورد بحث است. بسیاری بر این باورند که گلبول های سفید یا WBC به دلیل خواص ضد میکروبی که در برابر عفونت و آلرژی محافظت می کنند، اجزای مهم PRP هستند. برخی دیگر بر این باورند که پلاکت ها از قبل دارای خواص ضد میکروبی هستند و بنابراین WBC ها غیر ضروری هستند. در واقع، پیشنهاد شده است که وجود سطوح بالای WBC، به ویژه نوتروفیلها، ممکن است برای روند بهبودی مضر باشد. نوتروفیل ها باعث التهاب می شوند، به طور بالقوه به بافت سالم آسیب می رسانند و در نتیجه فیبروز ناخواسته، اسکار و آبشار کاتابولیسم ایجاد می کنند.
علاوه بر این، لکوسیت های غلیظ می توانند بسیاری از عوامل رشد آزاد شده در مجاورت خود را خنثی کنند. مطالعات نشان داده اند که این اثرات مانع از بهبود زخم می شود. به همین ترتیب سندمن و همکارانش علاوه بر غلظت پلاکت ها، میزان تأثیر پلاسما درمانی یا PRP را بر میزان مناسب جمع آوری پلاکت در WBC نیز در نظر گرفتند.
| جدول 3.1 مقایسه سیستم های آماده سازی |