الشقوق المرهقة هي إحدى نقاط الفقرات الحجرية الجديدة التي يمكن أن يتم وضعها دون توقف في السابق، ويتم وضع فرد من أيام الأسبوع بشكل كامل. الألم المفاجئ وتقييد الحركة وحتى احتمال إصابة الحبل الشوكي ليست سوى جزء من عواقب هذا الكسر. لكن هل كل الكسور تتطلب جراحة؟ ما هي العلامات التي ينبغي أن تؤخذ على محمل الجد؟ في هذه المقالة سوف نقوم بدراسة أسباب وأعراض وطرق تشخيص وعلاج كسر الفقرات القطنية حتى تتمكن من اتخاذ القرار الأفضل للعلاج بمزيد من المعرفة.
هل كسور الفقرات القطنية خطيرة دائمًا؟ الفقرات القطنية خطيرة دائما؟
لا، الكسر القطني ليس خطيرًا دائمًا، لكن إهماله يمكن أن يؤدي إلى مضاعفات خطيرة وحتى لا رجعة فيها. قد تشفى بعض الكسور، مثل كسور الإجهاد الخفيفة الناجمة عن هشاشة العظام، بدون جراحة ومع الراحة واستخدام التقويم والأدوية وحدها. ولكن إذا تسبب الكسر في عدم استقرار العمود الفقري أو الضغط على الحبل الشوكي، فقد يؤدي ذلك إلى ألم شديد أو ضعف في الحركة أو حتى الشلل.
أنواع الكسور القطنية
وفي ما يلي ستتعرف على أنواع كسور الفقرات القطنية. ولكل من هذه الكسور اختلافات حسب شدة الإصابة وموقع الكسر والحالة العامة للمريض:
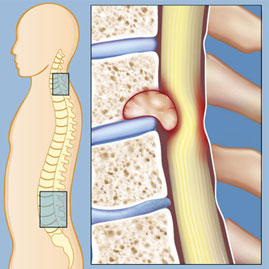
كسر الضغط
يحدث هذا النوع من الكسور عندما يتعرض الجزء الأمامي من الفقرة لضغط كبير وينهار. ويلاحظ عند كبار السن أو المصابين بهشاشة العظام. يكون مظهر الفقرة في هذه الحالة منسحقاً أو منخفض الارتفاع في الجزء الأمامي، وغالباً ما يكون مصحوباً بألم مفاجئ وانخفاض الطول وتشوه في العمود الفقري.
كسر الكراك أو الإسفين
في هذه الحالة يكون الجزء الأمامي من الفقرة متضررا أكثر من الجزء الخلفي، ويتغير شكل الفقرة إلى إسفيني أو مثلثي. يحدث هذا النوع من الكسور تدريجيًا ويمكن رؤيته بشكل أكبر عند الأشخاص الذين يحملون أحمالًا ثقيلة أو الذين يعانون من ضعف هيكلي في العظام. تغيير شكل الفقرات يمكن أن يؤدي إلى ظهور سنام في الظهر على المدى الطويل.
الكسر المتفجر
في هذا النوع من الإصابة، يتم سحق الفقرة بالكامل وقد تتحرك الأجزاء المكسورة حول القناة الشوكية أو إلى داخلها. يحدث نتيجة لتأثير قوي مثل وقوع حادث أو السقوط من ارتفاع. بسبب تناثر شظايا العظام في هذا الكسر، فإن خطر تلف الحبل الشوكي أو الأعصاب الشوكية مرتفع وقد يترافق مع أعراض مثل الخدر أو اضطرابات الحركة.
كسر منقول
في هذا النوع من الكسور، لا تنكسر الفقرات فحسب، بل تخرج عن وضعها الطبيعي أيضًا. يحدث خلع الفقرة مع الكسر نتيجة لتأثير قوي مثل حادث عالي السرعة أو السقوط من ارتفاع. يعد هذا الكسر من أخطر أنواع إصابات العمود الفقري ويرتبط بأضرار جسيمة في الحبل الشوكي والأعصاب.
كسر الإجهاد
تحدث هذه الكسور بشكل تدريجي ونتيجة للضغوط المتكررة على العمود الفقري. الأشخاص الذين يمارسون أنشطة بدنية ثقيلة أو يمارسون الرياضات الاحترافية هم أكثر عرضة لهذا النوع من الإصابة. قد يبدأ الكسر الإجهادي بألم خفيف في البداية وتزداد شدته تدريجيًا، دون أن يلاحظ الشخص وجود إصابة خطيرة.
ما هي أعراض وعلامات كسر الفقرات القطنية؟
قد تختلف أعراض الكسر القطني اعتمادًا على شدة الإصابة والموقع الدقيق للكسر وعمر المريض والحالة الصحية العامة. في بعض الحالات، تكون الأعراض واضحة وفورية، ولكن في بعض الأحيان قد تظل خفيفة أو مخفية لفترة طويلة. وفيما يلي نتناول أهم الأعراض وأكثرها شيوعاً:

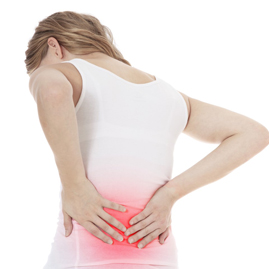
ألم مفاجئ وشديد في أسفل الظهر
الأعراض الأكثر شيوعًا لكسر الفقرة القطنية هي الألم الشديد والمفاجئ في المنطقة المصابة. قد يكون هذا الألم موجودًا أثناء الراحة أو يتفاقم عند الحركة أو الوقوف أو الجلوس أو الانحناء. يتم الشعور بالألم مركزيًا في مكان الكسر ويزداد مع الضغط أو لمس المنطقة.
تناقص الطول أو الحدب
في حالات الكسور الانضغاطية، خاصة عند كبار السن أو مرضى هشاشة العظام، يمكن أن يكون الانخفاض التدريجي في الطول وتكوين سنام في الظهر (سنام الشيخوخة) أحد الأعراض الأولية. تنجم هذه الحالة عن انخفاض الفقرات الأمامية وتغير شكل العمود الفقري.
حركة محدودة وتصلب في الظهر
قد لا يتمكن الأشخاص المصابون بكسر أسفل الظهر من الانحناء أو الدوران أو حتى المشي بسهولة. يعد نطاق الحركة المحدود في العمود الفقري وجفاف العضلات المحيطة بالمنطقة المصابة من الأعراض الشائعة الناجمة عن الألم والالتهاب.
خدر أو وخز أو ضعف في الساقين
في الحالات الأكثر خطورة حيث يسبب الكسر ضغطًا على الحبل الشوكي أو جذور الأعصاب، قد يعاني المريض من تنميل أو وخز (وخز) أو ضعف في العضلات في الساقين. وتشير هذه الأعراض إلى إصابة الجهاز العصبي والحاجة الماسة لإجراء الفحص الطبي.
سلس البول أو البراز
إذا أدى الكسر إلى تلف الحبل الشوكي بشكل خطير، فقد يحدث ضعف في التحكم في المثانة أو الأمعاء. تعتبر هذه الحالة علامة تحذيرية لإصابة الحبل الشوكي وتتطلب تقييمًا فوريًا من قبل الطبيب.
ألم يمتد إلى الأرداف أو الساقين
في بعض المرضى، وخاصة في الكسور التي تضغط على الأعصاب، قد ينتشر الألم من أسفل الظهر إلى الوركين أو الفخذين أو الساقين. وقد يتم الخلط بين هذا النوع من الألم وألم عرق النسا، ولكن أصله هو كسر في الفقرة.
مزمن أو ألم مستمر إذا لم يتم علاجه في الوقت المناسب
إذا لم يتم علاجها بشكل صحيح، يمكن أن تؤدي الفقرة المكسورة إلى ألم طويل الأمد، وضعف الوقوف، ومشاكل مزمنة في العمود الفقري. وفي بعض الأحيان تتفاقم هذه الآلام بمرور الوقت وتقلل بشكل كبير من نوعية حياة الشخص.
إذا شعرت بأي من هذه الأعراض، خاصة بعد السقوط أو التعرض لحادث أو رفع أشياء ثقيلة، فمن الضروري مراجعة الطبيب. يمكن للموقع أن يقدم لك عالمًا جديدًا من الألعاب.
ما الذي يحدث في نقش فقرات الحجر في هذه اللحظة؟
هناك عوامل متعددة في برزخ أحجار الفقرات (مههرة أو عظام وما بعدها) تمثل بعض منها وضعًا جسميًا ونمط زندي، وهي فرد من الأشخاص ذوي الصلة ببعضها البعض من حوادث أو ظواهر معينة. وفيما يلي نتناول أهم هذه العوامل:
هشاشة العظام (هشاشة العظام)
أهم سبب للكسور الانضغاطية في العمود الفقري، خاصة عند كبار السن، هو هشاشة العظام. وفي هذا المرض تقل كثافة العظام وتصبح العظام هشة وعرضة للكسر حتى مع الضغوط البسيطة أو السقوط.
ضربات شديدة (صدمة مباشرة)
يمكن أن تؤدي حوادث السيارات أو السقوط من ارتفاع أو الاصطدام بالظهر أثناء ممارسة الرياضة أو الحوادث المهنية إلى حدوث كسور في الفقرات. تلعب شدة التأثير وزاوية التأثير دورًا كبيرًا في نوع الضرر ومقداره.
رفع الأشياء الثقيلة بشكل غير صحيح
قد يؤدي رفع الأشياء الثقيلة دون استخدام التقنية المناسبة إلى وضع ضغط كبير على الفقرات القطنية. وفي الحالات التي تكون فيها عضلات الظهر ضعيفة فإن هذا الضغط قد يؤدي إلى حدوث تشققات أو كسور.
العظام الأيضية أو الالتهابية الأمراض
بعض الأمراض مثل سرطان العظام، والورم النقوي المتعدد، والتهاب المفاصل الروماتويدي أو مرض باجيت يمكن أن تدمر بنية العظام وتجعلها عرضة للكسر.
الشيخوخة
مع التقدم في السن، تقل قوة العظام. يكون الأشخاص الذين تزيد أعمارهم عن 50 عامًا، وخاصة النساء بعد انقطاع الطمث، أكثر عرضة لخطر الإصابة بكسور العمود الفقري.
السمنة الشديدة أو زيادة الوزن
يشكل الوزن الزائد، خاصة في منطقة البطن، ضغطًا مستمرًا على العمود الفقري، مما قد يؤدي إلى تآكل الفقرات مع مرور الوقت، خاصة إذا كان مصحوبًا بضعف في عضلات الظهر.
نمط الحياة الخامل وضعف العضلات
يمكن أن يؤدي عدم ممارسة النشاط البدني بانتظام، وضعف الظهر والعضلات الأساسية، ووضعيات الجلوس غير الصحيحة إلى إضعاف بنية العمود الفقري تدريجيًا وزيادة احتمالية الإصابة بالكسور.
استخدام الكورتيكوستيرويدات على المدى الطويل
الكورتيكوستيرويدات، إذا تم استخدامها لفترة طويلة، تقلل من كثافة العظام وتزيد من خطر الإصابة بالكسور الانضغاطية في العمود الفقري.
العيوب الخلقية أو الانحرافات الهيكلية للعمود الفقري
يولد بعض الأشخاص بمشاكل خلقية مثل الجنف أو الحداب الشديد، مما قد يجعل الفقرات أكثر عرضة للضغط والصدمات.
طرق تحديد كسر الفقرات القطنية
تتضمن الإجراءات التشخيصية لكسور الفقرات القطنية سلسلة من الفحوصات السريرية والتصوير التفصيلي الذي يساعد الطبيب على تحديد نوع الإصابة وشدتها وموقعها الدقيق. وفيما يلي نستعرض أهم طرق تشخيص هذا النوع من الأضرار:
الفحوصات العصبية
لتقييم نوع وشدة الإصابة بشكل أكثر دقة، يقوم الطبيب أولاً بإجراء اختبارات عصبية. تساعد هذه الفحوصات على تشخيص اضطرابات الدماغ والأعصاب الشوكية. في هذه المرحلة يتم فحص قوة تحريك الأطراف والقدرة على المشي وردود الفعل العصبية للمريض بشكل دقيق لتحديد ما إذا كان الحبل الشوكي أو الألياف العصبية تالفة أم لا.
التصوير التشخيصي
وفقًا لظروف الحادث والأعراض التي يعاني منها المريض، يستخدم الطبيب طرق تصوير مختلفة لتحديد مدى وموقع الفقرات المكسورة بدقة. تلعب هذه الصور دورًا مهمًا في اختيار طريقة العلاج. وفيما يلي نذكر أهم طرق التصوير:
التصوير بالرنين المغناطيسي (التصوير بالرنين المغناطيسي)
في هذه الطريقة، يتم استخدام مجالات مغناطيسية قوية لإنتاج صور دقيقة للحبل الشوكي والأعصاب والأنسجة الرخوة حول الفقرات. يُعد التصوير بالرنين المغناطيسي فعالًا بشكل خاص في فحص تلف الأعصاب الناجم عن الكسور ويوفر صورًا عالية الجودة للمناطق المتضررة.
المسح المقطعي
يقوم التصوير المقطعي بإنشاء صور للعمود الفقري طبقة تلو الأخرى باستخدام الأشعة السينية. هذه الصور مفيدة جدًا للتحقق من حالة الفقرات ومساحة القناة الشوكية والهياكل المحيطة بها. في بعض الحالات، قد يستخدم الطبيب تصوير النخاع مع التصوير المقطعي المحوسب. في هذه الطريقة، يتم حقن عامل التباين في المساحة المحيطة بالحبل الشوكي لتوفير رؤية أفضل لحالة الحبل الشوكي وموقع الفقرات المكسورة.تصوير الأشعة السينية
تعد الأشعة السينية إحدى الطرق الأولية الأكثر شيوعًا لفحص بنية عظام العمود الفقري. ومن خلال هذه الطريقة يمكن ملاحظة وجود كسور أو انزياح للفقرات أو تغيرات في شكل العظام. على الرغم من أن الأشعة السينية ليست دقيقة مثل التصوير بالرنين المغناطيسي أو الأشعة المقطعية، إلا أنها مفيدة جدًا للتقييم الأولي.
قياس كثافة العظام
في المرضى الذين يشتبه في إصابتهم بهشاشة العظام، يوصى بإجراء اختبار كثافة العظام. يقيس هذا الاختبار كثافة العظام ويحدد ما إذا كان انخفاض قوة العظام هو السبب الرئيسي لكسور العمود الفقري أم لا. يساعد الكشف المبكر عن هشاشة العظام على الوقاية من الكسور في المستقبل.

طرق علاج كسر الفقرة القطنية
تختلف طرق علاج كسور الفقرات القطنية اعتمادًا على شدة الإصابة ونوع الكسر وعمر المريض والحالة الصحية العامة ودرجة إصابة الحبل الشوكي. في بعض الحالات يتم العلاج بشكل متحفظ، وفي حالات أخرى يكون هناك حاجة للتدخل الجراحي. وفيما يلي نستعرض أهم طرق العلاج لهذه الإصابة:
تقييد الراحة والنشاط
في الحالات التي يكون فيها الكسر خفيفًا ومستقرًا (مثل الكسور الانضغاطية دون تلف الحبل الشوكي)، فإن الراحة وتقليل الأنشطة البدنية وتجنب رفع الأشياء الثقيلة هي العلاج الأول. وهذه الراحة تعطي الجسم فرصة لبدء عملية الشفاء بشكل طبيعي.
استخدام الدعامة أو الحزام الطبي
لتثبيت العمود الفقري ومنع حركة الفقرات المتضررة قد يوصي الطبيب باستخدام مشد خاص للخصر أو حزام طبي. ومن خلال تقليل الضغط على الفقرات، تساعد هذه الأجهزة على شفاء الكسر ومنع تفاقم الحالة.
العلاج بالعقاقير
يتم وصف مسكنات الألم والأدوية المضادة للالتهابات لتقليل الألم والسيطرة على الالتهاب حول موقع الإصابة. بالنسبة للمرضى الذين يعانون من هشاشة العظام، يمكن أيضًا وصف أدوية تقوية العظام لمنع الكسور في المستقبل.
العلاج الطبيعي وإعادة التأهيل
بعد تخفيف الألم الحاد واستقرار حالة الفقرات، يتم البدء بجلسات العلاج الطبيعي بهدف تقوية عضلات الظهر وتحسين مرونتها وعودتها إلى وظيفتها الطبيعية. تلعب عملية إعادة التأهيل دوراً مهماً جداً في منع جفاف المفاصل واستعادة القوة الحركية.
جراحة رأب العمود الفقري
جراحة رأب الحدبة
جراحة رأب الحدبة هي طريقة قليلة التدخل وفعالة لعلاج كسور الفقرات القطنية، وخاصة الكسور الانضغاطية التي تحدث غالبًا عند المرضى الذين يعانون من هشاشة العظام. تشبه هذه التقنية إلى حد كبير عملية رأب الفقرات، لكن الاختلاف الرئيسي هو استخدام بالون صغير يتم إدخاله أولاً في الفقرة المكسورة ثم نفخه لفتح المساحة الداخلية للفقرة واستعادة شكلها الطبيعي جزئيًا. وبعد إنشاء هذه المساحة، يتم حقن مادة الإسمنت العظمية في الفقرة. بالإضافة إلى تثبيت الفقرة المكسورة وتقليل الألم، فإن الهدف من عملية تجميل الحدب هو استعادة ارتفاع الفقرة وتصحيح تشوه العمود الفقري. تعمل هذه الطريقة على تقليل الضغط على الحبل الشوكي والأعصاب وتحافظ على شكل العمود الفقري قدر الإمكان. يتم إجراء جراحة رأب الحدبة تحت التخدير الموضعي أو التخدير الخفيف، ونظرًا لكونها أقل تدخلاً، فهي تستغرق فترة نقاهة أقصر من العمليات الجراحية المفتوحة. الجراحة ضرورية في حالات الكسور الشديدة وغير المستقرة أو في الحالات التي تضغط فيها القطع المكسورة على الحبل الشوكي. في هذه الطريقة، يتم تثبيت الفقرات وإزالة الضغط من الحبل الشوكي واستعادة البنية الطبيعية للعمود الفقري. قد تتضمن الجراحة استخدام مسامير أو قضبان أو أقفاص معدنية. إن عملية تقليل الضغط هي تخفيف الضغط على الأعصاب الشوكية أو جذور الأعصاب. تتضمن هذه العملية إزالة جزء من العظم أو الأنسجة المحيطة به مما يسبب تضيق القناة الشوكية أو الضغط على العصب. على الرغم من أن هذه الجراحة تستخدم في الغالب لمشاكل مثل بروز القرص أو تضيق القناة الشوكية، إلا أنه في بعض الحالات الخاصة، قد تسبب الفقرات المكسورة أيضًا ضغطًا على الأعصاب. في مثل هذه الحالات، يتم إجراء جراحة تخفيف الضغط كجزء من عملية العلاج، جنبًا إلى جنب مع طرق تثبيت العمود الفقري مثل رأب العمود الفقري أو رأب الحدب أو الدمج. تشمل طرق خفض الضغط الأكثر شيوعًا إزالة جزء من الصفيحة (استئصال الصفيحة) أو إزالة القرص التالف (استئصال القرص)، مما يساعد على تقليل الضغط وتحسين الأعراض العصبية. تختلف تكلفة علاج كسر أسفل الظهر بشكل كبير حسب نوع الإصابة وشدتها. الكسور البسيطة التي يتم علاجها بطرق غير جراحية مثل الراحة والأدوية والعلاج الطبيعي تكون أقل تكلفة. ولكن في الحالات الأكثر تعقيدًا التي تتطلب إجراء عملية جراحية، وإجراءات طفيفة التوغل مثل رأب العمود الفقري أو رأب الحدب، والعلاج في المستشفيات المجهزة تجهيزًا جيدًا، تزيد التكاليف بشكل كبير. بالإضافة إلى نوع العلاج، فإن مدة الإقامة في المستشفى والرعاية اللاحقة للعمليات الجراحية واستخدام المعدات المتقدمة تؤثر أيضًا في تحديد التكلفة. كما تلعب التغطية التأمينية للمرضى دورًا مهمًا في تقليل تكاليف العلاج، وتكون التكاليف أقل في المراكز الحكومية عنها في المستشفيات الخاصة. لهذا السبب، ومن أجل الحصول على تقدير أكثر دقة للتكلفة، من الأفضل أولاً استشارة الطبيب المعالج والمراكز الطبية لتحديد أفضل خطة علاجية والتكلفة المرتبطة بها بناءً على الحالات الفردية ونوع الكسر. بحسب عمر المريض ومستوى صحته، يتوصل الطبيب إلى استنتاج مفاده المدة التي يحتاجها المريض للراحة في المنزل، ولكن يمكن للمريض استئناف أنشطته البدنية خلال 2 إلى 6 أشهر. وترتبط جراحة دمج العمود الفقري أيضًا بمضاعفات وعيوب لأن هذه الطريقة تزيل الوظيفة والحركة الطبيعية لفقرتين، وبالتالي سيكون مستوى حركة جسم المريض محدودًا. أيضًا، سيتم تطبيق ضغط كبير على الفقرة القريبة من موقع الدمج، مما سيزيد من خطر الكسر في تلك الفقرة. وحتى بعد الانتهاء من فترة التعافي، يجب على المريض الامتناع عن القيام بحركات معينة ورفع الأشياء الثقيلة لتجنب الضغط الزائد على العمود الفقري. تشمل مضاعفات الجراحة ومخاطرها تلف الأعصاب والعدوى والنزيف وتصلب الأنسجة الرخوة في الجسم.جراحة العمود الفقري
جراحة تخفيف الضغط
جراحة الدمج (دمج العمود الفقري)
بعض الأمثلة على جراحة كسور الفقرات على يد د. مرادي
عملية جراحية لمريض يعاني من كسر شديد في الفقرات القطنية في إحدى الفقرات القطنية الجلسة ومن خلال الظهر وبدون فتح البطن وإدخال فقرة صناعية
تكلفة علاج كسر أسفل الظهر
كسر مع خلع في الفقرة القطنية
مدة الراحة بعد جراحة الكسر القطني
الأسئلة المتداولة حول الكسر القطني
ما هي الآثار الجانبية ومخاطر الجراحة؟ هل الجراحة إجراء آمن؟